Попереджений – значить озброєний! Пневмонія у дітей.
 Актуальність обговорення проблеми перебігу пневмонії у дітей в області зростає у зимовий період і зумовлена:
Актуальність обговорення проблеми перебігу пневмонії у дітей в області зростає у зимовий період і зумовлена:
1. Значним зростанням та частим розвитком ускладнень цієї патології у дітей
2. Тяжкістю перебігу, хронізацією процесу в бронхолегеневій системі.
3. Високою летальністю, при невчасному лікуванні
Критерії діагнозу гострої пневмонії
В зв’язку із значним зростанням вірусних інфекцій та частим розвитком ускладнень, а саме пневмонії у дітей нашої області, успіх лікування залежить від алгоритму дій як з боку батьків маленького пацієнта, так і з боку лікарів первинної та вторинної ланки.
Нагадування для батьків:
- Якщо у дитини відмічається висока гарячка, сухий виснажливий кашель, в’ялість, зниження апетиту, затруднене дихання, треба бити на сполох та терміново показати дитину педіатру з метою вирішення питання проамбулаторне або стаціонарне лікування.
- При відсутності позитивної динаміки від проведеного протягом трьох днів амбулаторного або стаціонарного лікування (утримується висока гарячка, погіршується самопочуття, дитина стає більш кволою,відмовляється від їди, необґрунтовано капризує, посилюється кашель та частішає дихання, відмічаються запальні зміни в показниках крові та рентген ознаки пневмонії - необхідно негайно скеровувати дітей в стаціонар з метою уточнення діагнозу та вирішення тактики подальшого лікування.
Приклад з медичної практики :
Дівчинка 15-ти років на 5-ий день хвороби звернулась в
ОДКП із скаргами на підвищення температури тіла до 38,8 – 39,3 градусів
сухий виснажливий кашель, затруднене дихання,в’ялість, знижений
апетит, головну біль. До лікаря не зверталась, лікувалась народними
засобами .
Загальний стан дитини важкий. Дівчинка в’яла, сонлива, кашель
частий, виснажливий, непродуктивний. Шкірні покриви різко бліді,
легкий периоральний ціаноз, акроціаноз. Допоміжна мускулатура
приймає участь в акті дихання. Зів помірно гіперемований. Над
легенями перкуторно легеневий звук укорочений справа по
аксилярних та лопаточній лініях нижче 3-ого ребра. Аускультативно в
проекції укорочення ослаблене дихання, хрипи не вислуховуються.
Загальний аналіз крові: Hb-100 г/л; лейкоцити- 26,4∙109 ; ШОЄ- 42 мм
за годину.
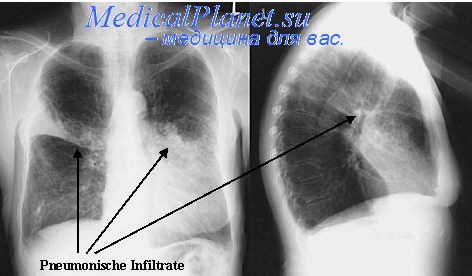
Рентгенографія органів грудної клітки характерна при правобічній
нижньодолевій пневмонії.
Діагноз: Негоспітальна правобічна нижньодолева пневмонія, гострий
перебіг, ускладнена токсичним синдромом.ДН ІІ ступеня.
Важкість стану була зумовлена пізнім зверненням хворої дитини в
лікувальний заклад та невчасним початком лікувальних заходів що
потребувало більш тривалої, інтенсивної терапії та більших
матеріальних витрат на лікування.
Для лікарів: розглядайте у пацієнта варіант пневмонії при
-підвищенні температури тіла понад 380 С і утримання гіпертермії 3-5 днів та більше;
- виникненні кашелю спочатку сухого, потім вологого;
-ознаках інтоксикації та дихальній недостатності;
При частоті дихання більше:
- 60 за хвилину для дітей до 1 місяця;
- 40 за хвилину для дітей від 1 до 6 місяців;
- 35 за хвилину для дітей від 6 місяців до 1 року;
- 30 за хвилину для дітей до від 1 до 3 років;
- 25 за хвилину для дітей від 3 до 8 років;
- 20 за хвилину для дітей від 8 до 10 років;
-більше 18 за хвилину для дітей старше 12 років;
При визначенні перкуторних та аускультативних ознак пневмонії , слід пам’ятати про атиповий перебіг пневмонії !
Послідовність дій лікаря в амбулаторних умовах у випадках негоспітальних пневмоній:
1) моніторинг антимікробних препаратів, що використовувалися для лікування різних хвороб, в анамнезі дитини; при новому випадку гострого захворювання слід застосовувати антибіотик, відмінний від використаного раніше, навіть якщо той виявився ефективним;
2) спроба етіологічної розшифровки пневмонії шляхом оцінки антибіотикочутливості мікробіологічних ізолятів пневмотропних збудників або орієнтування на дані про поширеність резистентності в географічному регіоні проживання хворого, на вік дитини, шлях інфікування, стан імунітету;
3) аналіз клінічних особливостей перебігу пневмонії та оцінка її тяжкості;
4) динамічний контроль ефективності лікування;
5) прийняття рішення про ротацію антибіотика, продовження або припинення його вживання; відмова від фіксованих термінів антибактеріальної терапії;
6) організація реабілітації реконвалесцента: адекватне харчування та раціональний режим дня, дозоване фізичне навантаження;
7) запобігання пневмонії шляхом імунізації, зниження забрудненості повітря в приміщеннях, виключення куріння.
Лікар- дитячий пульмонолог ОДКЛ Моніка Макян